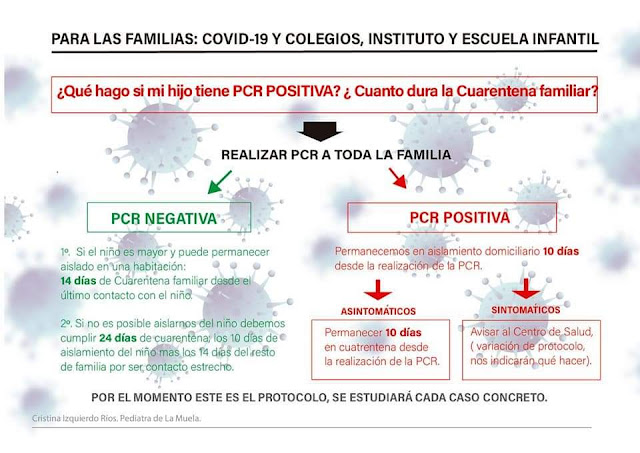
¿Qué es la hepatitis?
La hepatitis es una inflamación aguda del hígado que se caracteriza por ictericia (coloración amarillenta de la piel y conjuntivas) junto con otra sintomatología como anorexia, nauseas...
Los virus que producen hepatitis con más frecuencia son virus hepatotropos y existen 5 tipos (VHA, VHB, VHC, VHD y VHE).
La Organización Mundial de la Salud (OMS) tiene contabilizados 169 casos de hepatitis aguda infantil de origen desconocido en 11 países y un fallecido. Solo cinco días después de que la Organización Mundial de la Salud notificara la aparición del brote en el Reino Unido, las autoridades internacionales han localizado casi dos centeneras de casos; la mayoría en Europa, aunque también en EEUU e Israel.
¿Qué sabemos, por ahora, de la enfermedad?
Sabemos que el problema clínico más importante es la inflamación del hígado, la hepatitis. Además de esto, también parece claro que la mayoría de casos tuvieron una evolución rapidísima, alteraron significativamente las enzimas hepáticas y no registraron fiebre. No obstante, los signos clínicos, por ahora, están poco definidos y buscan no dejar fuera a ningún caso de una enfermedad de la que desconocemos los detalles.
Por ello, en términos generales, se considera sospechosa toda hepatitis en la que los valores séricos de las transaminasas superen las 500 IU/L. Posteriormente, si se descartan los virus conocidos de la hepatitis (A, B, C, E y D), se notifica. Por lo que sabemos hasta ahora, la mayoría de los niños se recupera bien de la enfermedad aunque, según la OMS, aproximadamente uno de cada 10 ha necesitado un trasplante de hígado de urgencia.
Hasta ahora han trascendido muy pocos datos del niño fallecido en Reino Unido.
Distribución de los casos de hepatitis aguda grave de origen desconocido a 23 de abril de 2022 | OMS
Si nos atenemos a los datos epidemiológicos, España es uno de los países que más casos han detectado. No obstante, hasta la fecha, no se puede decir que estemos viendo signos de un brote en explosión. De los 13 casos de la enfermedad que se han notificado, una decena de ellos ocurrieron desde enero y solo se han identificado retrospectivamente. Según los informes del Ministerio de Sanidad, esto estaría dentro de lo esperable teniendo en cuenta los datos del resto del mundo.
¿Qué está causando la enfermedad?
Aún no lo sabemos, pero a medida que van apareciendo más casos, algunas cosas empiezan a clarificarse. Por ejemplo, según explicaba el Centro Europeo de Control de Enfermedades, "el equipo investigador del Reino Unido, donde han ocurrido la mayoría de los casos hasta la fecha, considera que un agente infeccioso es la causa más probable, basándose en las características clínicas y epidemiológicas de los casos".
Por el momento, se ha descartado cualquier relación de los casos con la vacuna contra el covid-19 y no parece que exista ninguna exposición común a alimentos o bebidas de ningún tipo.
Las investigaciones han excluido también que se trate de una hepatitis viral de los tipos A, B, C, D y E.
¿Qué se sabe del adenovirus 41?
En estos días se están escuchando muchas teorías y se están trabajando en algunas hipótesis. La que suena con más fuerza ahora mismo es la de adenovirus 41, un virus causante de gastroenteritis pediátricas que puede causar problemas hepáticos en niños inmunocomprometidos.
Es inevitable que este tipo de datos generen alarma entre la población. Especialmente cuando afectan directamente a niños. Pese a ello, la buena noticia es que la reacción internacional de alarma está siendo muy rápida y en menos de una semana han emergido un buen número de casos que permitirán estudiar con mucho detalle las características de la enfermedad.
Fuente: https://www.xataka.com/medicina-y-salud/muere-primer-nino-hepatitis-origen-desconocido-que-sabemos-ahora-enfermedad